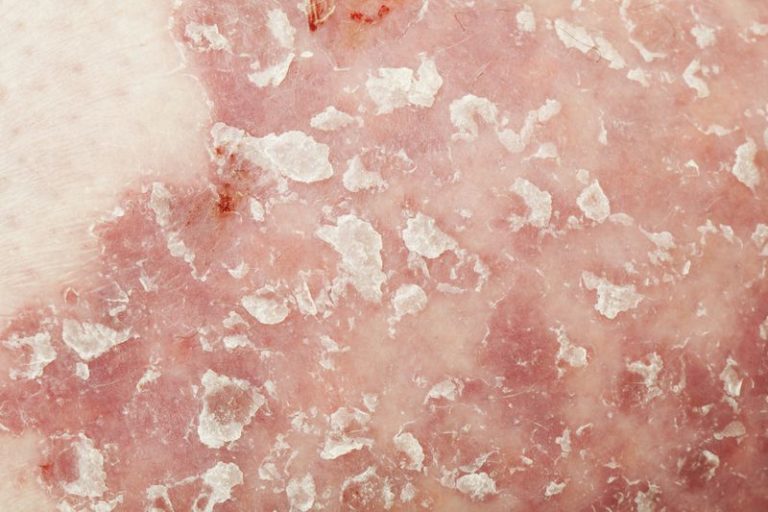
LEO Pharma ha annunciato i nuovi dati degli studi clinici di fase III che ampliano la base di evidenze sull’efficacia, la sicurezza e i benefici sulla qualità di vita dei pazienti in cura con brodalumab, farmaco biologico per chi soffre di psoriasi a placche da moderata a grave.

I dati sono stati presentati al 26° Congresso della European Academy of Dermatology (EADV) a Ginevra, Svizzera.
Estensione dello studio AMAGINE-2 su brodalumab per la psoriasi
I risultati della fase di estensione dello studio AMAGINE-2 hanno confermato che brodalumab è in grado di mantenere la cute completamente libera da lesioni (PASI 100) in più della metà dei pazienti (56,2%, n=779) e la cute quasi completamente libera da lesioni (PASI 90) in più dei tre quarti dei pazienti (76,8%, n=779) con malattia da moderata a grave dopo due anni (120 settimane) di trattamento. Le percentuali di pazienti che hanno raggiunto elevati livelli di cute libera da lesioni sono paragonabili ai risultati ottenuti dopo il primo anno di trattamento (settimana 52), con rispettivamente il 53% e il 78% dei pazienti con PASI 100 e PASI 90. Alla settimana 120, brodalumab ha continuato ad essere ben tollerato con un profilo di sicurezza comparabile a quello osservato nello studio a 52 settimane.
Gli eventi avversi più comuni sono stati:
- rino-faringite,
- infezione del tratto respiratorio superiore,
- artralgia,
- mal di testa.
«Questi nuovi dati sono incoraggianti poiché dimostrano la potenziale efficacia e sicurezza a lungo termine di brodalumab e la sua capacità di garantire ai pazienti psoriasici livelli elevati e durevoli di cute libera da lesioni. È importante che le persone con la psoriasi a placche da moderata a grave abbiano a disposizione opzioni di trattamento che non solo li aiutino a ottenere una pelle sana e libera da lesioni, ma che abbiano anche la capacità di alleviare il considerevole impatto della malattia sulla loro vita di tutti i giorni» – spiega Ulrich Mrowietz, Psoriasis Centre, University Medical Centre, Schleswig-Holstein, Germania.
Analisi aggregata dei trial clinici di fase III, AMAGINE -1,-2,-3
L’impatto della psoriasi sulla qualità di vita è comparabile a quello di altre condizioni croniche come il diabete e le malattie cardiache. Misurare i miglioramenti della qualità della vita connessa alla salute è importante, in quanto riflettono l’esperienza del paziente e la percezione dell’impatto della malattia, fattori che non sono valutati nei punteggi PASI.
Le nuove analisi condivise degli studi di Fase III AMAGINE (-1,-2,-3,) hanno mostrato che con brodalumab, rispetto al placebo, sono stati raggiunti miglioramenti significativi nella qualità della vita, valutati con il questionario Dermatology Quality of Life Index (DLQI).
L’indice DLQI (Dermatology Quality of Life Index) è uno strumento comunemente utilizzato dai dermatologi per valutare:
- l’impatto sulla qualità della vita delle malattie della pelle in aree quali lavoro e attività sociali,
- i sintomi,
- sentimenti dei pazienti sulla loro condizione.
I dati presentati a EADV si riferiscono alle risposte a specifiche sezioni di questo questionario globale DLQI.
Alla settimana 12, più del 59% dei pazienti in terapia con brodalumab ha riferito che la psoriasi non aveva più alcun impatto negativo sulla qualità di vita globale rispetto al 6% dei pazienti con placebo. Sono stati riportati in particolare significativi miglioramenti nelle attività quotidiane e nel tempo libero, così come nella vita lavorativa e scolastica. Inoltre, alla settimana 12, il 43% dei pazienti in trattamento con brodalumab non provava più imbarazzo o disagio a causa della psoriasi.
Impatti della psoriasi
La psoriasi è una condizione grave e cronica, che condiziona la salute fisica emotiva e mentale. La sua origine sistemica rimane sconosciuta. Le persone che vivono con la psoriasi sono a rischio crescente di sviluppare gravi comorbilità che condizionano ulteriormente la qualità della vita. Il carico della malattia, pesante e di vasta portata, può essere disabilitante e stigmatizzante, con un sostanziale impatto negativo sui pazienti e i loro familiari. Per questi motivi la cute libera da lesioni e sintomi per un lungo periodo è un obiettivo fondamentale del trattamento. Questo vale specialmente per coloro che sono colpiti dalle forme più gravi della malattia.
«La psoriasi non è soltanto una condizione della pelle: l’impatto complessivo della malattia è spesso sottovalutato – dichiara Gitte Pugholm Aabo, presidente e CEO di LEO Pharma. – In LEO Pharma siamo impegnati a sostenere i pazienti con soluzioni innovative, come brodalumab, che possano aiutarli a vivere una vita migliore, libera dalla psoriasi».
«I pazienti con psoriasi moderata-grave, che in Italia sono circa 150.000, attualmente hanno diverse opzioni terapeutiche; tuttavia ci sono ancora ampie aree di miglioramento nelle attuali terapie – spiega Giampiero Girolomoni, direttore di Dermatologia, Università degli Studi di Verona. – Brodalumab è un farmaco biologico innovativo, molto efficace, che permette ai pazienti di avere una pelle completamente pulita con rapidità e per lungo tempo. È un farmaco assai interessante in quanto consente di ottenere risultati clinici di efficacia non raggiungibili dalle terapie oggi disponibili».
In linea con le stime mondiali, circa il 3% della popolazione italiana di età superiore a 18 anni è affetta da psoriasi. In particolare la forma a placche caratterizza circa l’80% dei casi di psoriasi. Di questi, si stima che circa il 10-12% sia colpito da una forma grave o complicata di psoriasi che può richiedere anche il ricovero ospedaliero.
Brodalumab
Brodalumab è l’unico anticorpo monoclonale completamente umano che inibisce selettivamente la subunità A del recettore IL-17. Legandosi a questo recettore specifico sulle cellule della pelle, invece di inibire i mediatori infiammatori liberi, brodalumab blocca l’attività biologica di diverse citochine pro-infiammatorie IL-17, che sono coinvolte nello sviluppo della psoriasi a placche. Questo meccanismo di azione è differente da quello degli altri farmaci biologici per la psoriasi attualmente disponibili.
Brodalumab ha ricevuto l’autorizzazione all’immissione in commercio da parte della Commissione Europea a luglio 2017.
A luglio 2016 LEO Pharma ha sottoscritto un accordo di partnership con AstraZeneca che concede a LEO Pharma la licenza esclusiva per sviluppare e commercializzare brodalumab in Europa. Fuori dall’Europa, la Valeant Pharmaceuticals detiene i diritti commerciali globali per brodalumab, eccetto in Giappone e in alcuni altri Paesi dell’Asia, dove i diritti sono detenuti dalla Kyowa Hakko Kirin.
Studi AMAGINE su brodalumab per la psoriasi
Il programma di studi clinici di fase III sulla psoriasi per brodalumab è costituito da tre trial: AMAGINE-1 (n=661), AMAGINE-2 (n=1831) e AMAGINE-3 (n=1881). I risultati hanno dimostrato che brodalumab 210mg a 12 settimane permetteva di raggiungere più pazienti con cute completamente esente da lesioni (PASI 100) rispetto ai pazienti trattati con ustekinumab [AMAGINE-2: il 44% (n=272) contro il 22% (n=65), p<0,001; AMAGINE-3: il 37% (n=229) contro il 19% (n=58), p<0,001].
Nello studio AMAGINE-1 l’83% dei pazienti in trattamento con brodalumab 210mg, a 12 settimane, ha raggiunto PASI 75 rispetto al 3% dei pazienti trattati con placebo [83,3% (n=185) contro 2,7% (n=6), p<0,001] e il 76% dei pazienti ha raggiunto un successo sPGA (static Physician’s Global Assessment) rispetto all’1% di pazienti trattati con placebo [75,7% (n=168) contro 1,4% (n=3), p<0,001].
Nei trial AMAGINE più della metà (53-56%) dei pazienti in trattamento continuativo con brodalumab hanno raggiunto PASI 100 alla settimana 52.
Dopo quattro settimane di trattamento con brodalumab, i pazienti hanno anche riferito un miglioramento della qualità di vita. Dopo 12 settimane di trattamento, 7 pazienti su 10 (72%, n=29/40, p<0,0001) hanno riferito che la psoriasi non compromette più la loro qualità di vita (DLQI 0/1) rispetto al placebo (5%, n=2/37).
I dati dei trial randomizzati e controllati AMAGINE hanno dimostrato che brodalumab è ben tollerato, con un profilo di sicurezza accettabile.19 Gli eventi avversi più comuni sono stati artralgia (comune dolore), mal di testa, senso di fatica, diarrea e dolore orofaringeo (bocca e gola).
Articoli correlati
Psoriasi. Varianti cliniche e sintomatologia