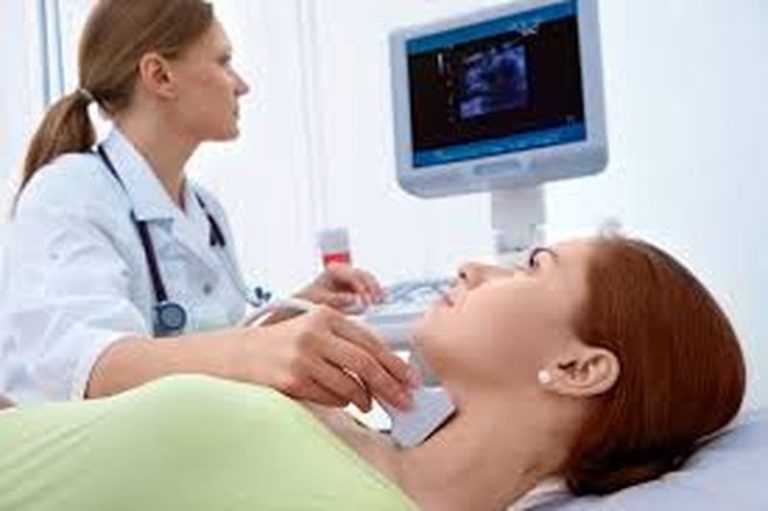
Il carcinoma differenziato della tiroide (CDT) comprende carcinomi papillari e follicolari che originano dalle cellule deputate alla produzione degli ormoni tiroidei.

Al 19° European Congress of Endocrinology di Lisbona (ECE 2017) si è evidenziato che i tumori differenziati della tiroide sono raddoppiati negli ultimi 20 anni.
Il CTD é il secondo tipo di tumore per frequenza nelle donne di età inferiore ai 50 anni dopo il carcinoma della mammella ed in entrambi i sessi si registrano oltre 15000 nuovi casi l’anno in Italia, con una frequenza circa 3 volte maggiore nel sesso femminile rispetto a quella maschile.
Fortunatamente «Il cancro della tiroide non deve fare paura. – sottolinea Andrea Giustina, Full Endocrinology professor all’Università Vita Salute San Raffaele di Milano e presidente eletto della European Society of Endocrinology. – Abbiamo strumenti efficaci e linee guida consolidate per il trattamento che prevede chirurgia, terapia radiometabolica con iodio radioattivo e terapia soppressiva con L-tiroxina, che contribuiscono a prevenire la comparsa di recidive o metastasi. Nonostante i tumori differenziati della tiroide siano raddoppiati negli ultimi 20 anni, la prognosi è favorevole nella maggior parte dei casi con un tasso di sopravvivenza a 20 anni del 90%. L’80% dei pazienti ha una remissione completa della malattia dopo il primo trattamento e solo tra il 5 e il 20% sviluppa recidive locali o a distanza».
I protocolli prevedono innanzitutto l’asportazione totale o parziale della ghiandola tiroidea alla quale segue la terapia radiometabolica con iodio radioattivo 131 che consente di eliminare eventuali cellule neoplastiche non asportate dall’intervento chirurgico.
La terapia radiometabolica ha un doppio vantaggio: terapeutico e diagnostico, consente infatti di eseguire nei giorni successivi alla somministrazione del radio-iodio una scintigrafia total-body che consente di identificare eventuali metastasi passate clinicamente inosservate al momento della diagnosi del tumore tiroideo.
Lo studio M.OS.CA.T.I. su carcinoma differenziato della tiroide e metastasi
M.OS.CA.T.I. (Metastasi OSsee da CArcinoma Tiroideo in Italia) è il primo studio multicentrico retrospettivo che ha indagato in real-life la gestione e i risultati del trattamento delle metastasi ossee derivate dal carcinoma differenziato della tiroide (CDT).
Nello studio MOSCATI il campione era composto da 143 pazienti di età media 60 anni affetti da metastasi ossee da carcinoma differenziato della tiroide. Nella maggior parte dei casi le metastasi erano multiple e localizzate a livello della colonna vertebrale.
Lo studio MOSCATI per la prima volta fornisce una istantanea della presentazione e dell’esito delle metastasi ossee nei soggetti con carcinoma della tiroide, condizione che interessa circa il 2-15% (in media il 7%) dei pazienti e che sono segno di una maggiore aggressività della malattia e di una prognosi peggiore con diminuzione della sopravvivenza.
Le evidenze emerse dalla studio MOSCATI
La prima evidenza saltata agli occhi del gruppo di ricercatori è che in circa il 20% dei pazienti con metastasi ossee, il tumore tiroideo si presentava alla diagnosi di piccole dimensioni e con un tipo istologico apparentemente non aggressivo.
Esiste un gruppo di pazienti (corrispondenti a circa il 20% della casistica Italiana) nei quali le metastasi ossee perdono la capacità di captare lo iodio ed in questi casi la prognosi è risultata peggiore sia in termini di complicanze cliniche che di ridotta sopravvivenza.
La seconda evidenza è stata che la comparsa di eventi scheletrici come micro fratture è risultata più frequente nei pazienti con metastasi ossee non iodio-captanti. era indicatore di una peggiore prognosi in termini di ridotta sopravvivenza, soprattutto quando le metastasi erano localizzate al femore.
«Le linee guida propongono l’utilizzo di tali farmaci anche nei pazienti con metastasi ossee da carcinoma differenziato della tiroide. – spiega Gherardo Mazziotti, primo autore dello ricerca. – Ma le evidenze di efficacia evidenziano che meno del 25% dei pazienti accedono a tali terapie nella real-life e nella quasi totalità dei casi il trattamento è condotto con acido zoledronico in pazienti con malattia avanzata. Pertanto lo studio M.OS.CA.T.I suggerisce invece che la terapia con farmaci attivi sullo scheletro (come bifosfonati e denosumab) oggi è probabilmente sotto-utilizzata e forse anche male utilizzata nelle metastasi ossee da carcinoma tiroideo forse per la mancanza di studi clinici controllati specifici per questo specifico setting di pazienti».
Articoli correlati
Carcinoma tiroideo, Ema raccomanda lenvatinib
FDA approva farmaco per il trattamento del tumore differenziato della tiroide