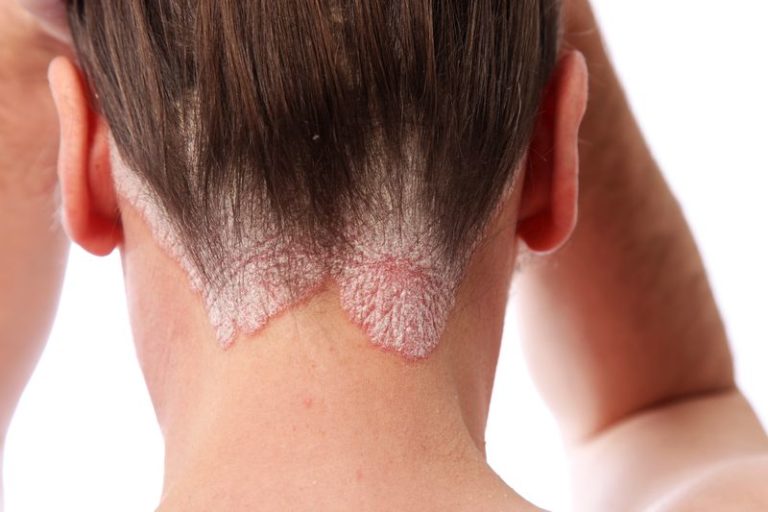
L’Happiness Research Institute, in collaborazione con il LEO Innovation Lab ha realizzato il World Psoriasis Happiness Report 2017. Il rapporto fornisce un’analisi dei risultati delle interviste condotte online a persone affette da psoriasi sul loro benessere psicologico (indicato come felicità).
Il report ha misurato il gap (o deficit) di felicità tra la popolazione generale e le persone con psoriasi in 19 Paesi, tra cui l’Italia. Il benchmark utilizzato è il World Happiness Report 2017.
Obiettivo dello studio è fornire a istituzioni, decisori pubblici e servizi sanitari nazionali un quadro generale sul benessere psicologico dei pazienti con psoriasi. In questo modo si cerca di favorire la messa a punto di strategie in grado di migliorare la loro qualità di vita.

Il rapporto mostra che vivere con questa patologia ha un forte impatto sulla qualità della vita e incide su un ampio spettro di indicatori soggettivi del benessere. Più alto è il grado di severità della psoriasi, più bassi sono risultati i livelli di felicità riferiti. Dal confronto emerge che le persone che convivono con una psoriasi grave riferiscono, in alcuni Paesi, livelli di felicità del 30% inferiori rispetto ai loro connazionali.
Il report evidenzia in particolare che stress e solitudine sono le due cause principali di infelicità per le persone che soffrono di questa patologia cronica. Il benessere dei pazienti dipende anche dalla qualità del rapporto con il medico curante. Infatti, migliore è questo rapporto e più alti sono i livelli di felicità.
Dal sondaggio emerge anche una netta differenza fra uomini e donne nei livelli di felicità a prescindere dal grado di severità della patologia.
Altro dato rilevante della ricerca è che i Paesi che non rientrano tra i top 10 del Report Onu sulla Felicità – Messico, Colombia, Spagna e Brasile – sono invece quelli dove le persone con psoriasi sono meno infelici. L’Italia, invece, è posizionata agli ultimi posti, collocandosi in 16° posizione sui 19 Paesi considerati. Norvegia e Danimarca, nominati come i Paesi più felici al mondo negli ultimi due Rapporti Annuali sulla Felicità dell’ONU, hanno riscontrato, rispetto ad altri Paesi esaminati, le maggiori differenze in termini di felicità tra la popolazione affetta da psoriasi e popolazione generale, collocandosi rispettivamente al 9° e al 14° posto.
In tutti i Paesi, i primi tre fattori dello stile di vita più influenzati dalla psoriasi sono la vita emotiva, l’attività motoria e l’intimità sessuale. Per i pazienti italiani, la psoriasi condiziona nella stessa misura anche gli aspetti professionali e familiari.
«La psoriasi influisce decisamente sulla qualità di vita di chi ne è affetto. In particolare il timore che le lesioni dopo un periodo di remissione possano ripresentarsi genera uno stato di continua ansia e stress che possono sfociare in una importante depressione. Non a caso, numerosi studi hanno evidenziato come la qualità di vita dello psoriasico dal punto di vista sociale sia paragonabile a quella di pazienti con cardiopatie, tumori o altre condizioni croniche gravi. Ovviamente c’è anche un altro problema importante: non tutte le Regioni hanno le risorse per assicurare la continuità terapeutica al paziente, che in questi casi perde fiducia proprio perché non può più curarsi» – afferma Mara Maccarone, presidente ADIPSO (Associazione per la Difesa degli Psoriasici).
Antonella Demma, psicologa-psicoterapeuta, docente di Scuola di Psicoterapia AETOS, Venezia, spiega la correlazione tra psoriasi e disagio psicologico:
«La psoriasi è una malattia cronica, invalidante, soggetta spesso a recidive, che influenza pesantemente la qualità di vita della persona, perché è caratterizzata da una sintomatologia clinica (croste, rossore, desquamazione, difficoltà a deambulare) che altera la percezione dell’immagine corporea della persona che ne è affetta. Tale alterazione, che è indipendente dal grado di compromissione clinica della malattia, genera all’interno dell’individuo una frattura identitaria tra quello che la persona era prima della patologia e quello che la persona sente di essere diventata dopo la sua insorgenza. La frattura identitaria favorisce la comparsa di specifici vissuti emotivi, quali rabbia, impotenza, imbarazzo e frustrazione, accompagnati spesso da manifestazioni ansiose-depressive che alterano l’equilibrio psichico dell’individuo».
«Tali manifestazioni emotive influenzano anche la modalità con cui la persona affronta il percorso di cura e determinando una minore aderenza ai trattamenti. Diverse ricerche hanno inoltre evidenziato come le persone affette da psoriasi siano più esposte all’uso/abuso di fumo e alcol proprio per cercare, in qualche modo, di gestire le emozioni negative che la patologia genera. I pazienti con psoriasi si trovano a convivere con quello che possiamo definire come un “duplice dolore”. Da un lato, infatti, vi è una sofferenza di natura fisica (sensazione di bruciore, prurito, difficoltà a deambulare) che spesso rendono impossibili gesti quotidiani anche semplici. Dall’altro vi è il timore di mostrarsi agli altri, di essere considerati ‘spaventosi’ o contagiosi a causa dei segni in aree del corpo esposte agli sguardi altrui.
«Tutto ciò condiziona nella vita quotidiana il paziente che diventa vittima di un sentimento di stigmatizzazione. Questo lo porterà a coprirsi molto o a modificare le proprie abitudini, isolandosi dal contesto sociale e relazionale. Lo sguardo delle persone può diventare in alcuni casi intollerabile. Lo stigma è alimentato anche dall’ambiente circostante ed è necessario, quindi, operare un doppio intervento: sulla persona, che va supportata psicologicamente e aiutata nel ristabilire una corretta immagine di sé, e sull’ambiente poiché, purtroppo, nonostante le campagne di sensibilizzazione, c’è ancora molta ignoranza rispetto a questa malattia» – aggiunge Antonella Demma.
«In questi ultimi anni sono stati compiuti molti passi in avanti nella conoscenza e nel trattamento della psoriasi: nuovi trattamenti oggi ci consentono di trattare più tempestivamente e in maniera efficace le forme medio-gravi – afferma Ornella De Pità, direttore Struttura Complessa di Patologia Clinica Ospedale Cristo Re, Roma – ma questa ricerca ci conferma come siano ancora molti i bisogni non soddisfatti, soprattutto legati al senso di disagio e imbarazzo, all’impatto sulla vita di relazione specie nelle forme più visibili. Prurito, desquamazione cutanea, arrossamento della pelle, sono tutti sintomi importanti e molto fastidiosi, a cui si associa qualche volta un più o meno lieve grado di invalidità nei movimenti».
World Psoriasis Happiness Report 2017
Il World Psoriasis Happiness Report 2017 è un sondaggio realizzato per misurare la “felicità”, o stato di benessere, delle persone che soffrono di psoriasi.
Lo studio ha coinvolto 121.800 persone, che hanno autocertificato la propria psoriasi, distribuite in 184 Paesi in tutto il mondo.
Il rapporto è stato realizzato dall’Happiness Research Institute, in collaborazione con il LEO Innovation Lab.
LEO Innovation Lab è una business unit indipendente di LEO Pharma, fondata con l’obiettivo a lungo termine di focalizzarsi sui bisogni dei pazienti. Non sviluppa farmaci, ma si focalizza sul vissuto dei pazienti con condizioni croniche della pelle. Ha sede in Copenaghen, Londra, Parigi, San Francisco e Toronto.
Happiness Research Institute è un think tank indipendente, con sede a Copenaghen, focalizzato sullo studio della qualità della vita delle persone. La sua missione è quella di informare i decisori politici sulle cause e sugli effetti della felicità, rendendo il benessere soggettivo parte delle politiche pubbliche per migliorare la qualità di vita dei cittadini di tutto il mondo.
Il sondaggio è stato sottoposto esclusivamente per via telematica tramite la PsoHappy app (disponibile gratuitamente) e una web app. Chiunque soffra di psoriasi, a prescindere dal livello di severità della patologia, può scaricare l’app e rispondere a una serie di brevi domande. I partecipanti allo studio, dai 15 anni in su, hanno autocertificato la propria psoriasi e il relativo grado di severità.
Le domande sono state raggruppate in 4-5 set, ciascuno disponibile per 3 mesi e in ordine casuale. Questo garantisce un campione sufficiente di almeno 384 partecipanti di ciascun Paese per ogni set di domande.
Risultati generali del World Psoriasis Happiness Report 2017
In linea generale (facendo una media tra i livelli di felicità dichiarati dalle persone con patologia lieve, moderata e grave), Messico, Colombia, Spagna e Brasile sono i Paesi dove le persone con psoriasi sono più felici. L’Italia si posiziona al 16° posto sui 19 Paesi considerati.
Dallo studio emerge una particolarità: i Paesi che non rientrano tra i top 10 del Report Onu sulla Felicità (come Colombia, Brasile, Messico e Spagna) sono invece nelle prime posizioni quando si considera il grado di felicità delle persone con psoriasi, mentre Norvegia e Danimarca (i due Paesi più felici secondo l’Happiness Report) si collocano rispettivamente al 9° e al 14°.
Nello stilare la classifica, i punteggi sono stati attribuiti secondo la Scala di Cantril. Questa è uno strumento ampiamente utilizzato a livello internazionale per rilevare gli atteggiamenti psicologici di categorie di persone sottoposte a sondaggi.

Se si prendono in esame le persone con psoriasi lieve, i primi posti spettano a Norvegia, Messico, Colombia e Danimarca mentre l’Italia si posiziona all’ultimo posto.
Analizzando persone con patologia di grado moderato, sono di nuovo Messico, Colombia e Spagna a dominare la classifica. L’Italia si trova invece al 14° posto.
Per quanto riguarda la psoriasi grave, Colombia, Spagna e Messico sono in cima alla classifica dei Paesi più felici. L’Italia è nuovamente in fondo, al 17° posto.
I livelli di stress da psoriasi
I livelli di stress sono stati misurati in base a una scala da 20 a 40. I punteggi superiori a 20 corrispondono a una soglia di stress elevato.
Colombia, Federazione Russa e Spagna sono i Paesi con i più bassi livelli di stress per le persone con psoriasi, con valori che oscillano tra 19,7 e 19,9. Il Paese più “stressato” risulta essere la Francia, con un punteggio pari a 23,2.
L’Italia è al di sopra della soglia di stress elevato con un punteggio medio di 21,4, che pone il nostro Paese a un livello di stress del 43% in più rispetto agli Stati Uniti.
Il punteggio subisce delle sensibili variazioni a seconda del grado di severità della patologia. Infatti, il livello di stress è:
- 20,76 in caso di psoriasi lieve,
- 21,78 in caso di moderata,
- 24,04 in caso di psoriasi grave.
Il divario fra uomini e donne è piuttosto evidente: le donne italiane si sentono stressate nel 72,07% dei casi, gli uomini nel 53,16% dei casi.
Influenza della psoriasi sul benessere: differenze in base al sesso e alla gravità della malattia
Le persone che convivono con psoriasi sperimentano deficit di felicità direttamente proporzionali alla gravità della patologia.
Anche in Italia, il gap di felicità è commisurato alla gravità della patologia. Infatti, nel caso di psoriasi lieve e moderata si ha una riduzione rispettivamente del 10,83% e del 10,38%. Nel caso di psoriasi grave, invece, il divario tra i pazienti e i loro connazionali si alza notevolmente, fino ad arrivare al 30,04%.

In tutti i casi la psoriasi ha un’influenza maggiore sulle donne che, a prescindere dal grado di severità della patologia, riferiscono livelli di felicità minori rispetto agli uomini.

Antonella Demma spiega:
«Per una donna, la percezione del proprio corpo da parte degli altri e di se stessa è fondamentale nella costruzione dell’immagine di sé e quindi influenza il livello di benessere generale della persona. A questa predisposizione che potremmo definire di genere, si associa un fattore culturale forte che tenta di imporre soprattutto a livello mediatico un modello di corpo femminile privo di imperfezioni, nel quale per esempio persino fattori legati al passare del tempo come le prime rughe, devono essere contrastati ad ogni costo. La psoriasi è una malattia che per le sue caratteristiche, si mostra al mondo esterno in quanto colpisce la pelle, l’organo che ci interfaccia con il mondo, la superficie attraverso la quale si veicola la qualità estetica della persona».
«Si può quindi comprendere come per una donna le manifestazioni cliniche della psoriasi possano generare, maggiormente rispetto agli uomini, sentimenti di rabbia, di paura, di frustrazione, di imbarazzo e comunque di forte stress psicologico associati a una forte perdita della propria autostima in quanto persona. Ne consegue che specie in ambito affettivo e relazionale la donna può arrivare a non sentirsi più desiderabile e quindi a sminuirsi a causa della patologia».
Disagio e sicurezza di sé delle persone che soffrono di psoriasi
Il 60% dei partecipanti nel mondo riferisce che la psoriasi influisce sulla sicurezza in se stessi in grado da moderato a estremo nella vita quotidiana. In vetta alla classifica, Grecia (91%), Francia (81%) e Danimarca (70%). Spagnoli (43%), russi (44%) e colombiani (48%) dichiarano di sentire meno il peso della patologia.
In Italia questo dato si attesta al 53% con una netta differenza fra uomini e donne. Queste infatti, si sentono a loro agio solamente nel 31,62% dei casi, gli uomini nel 62,13%.
L’impatto sulla felicità dipende dai sintomi della psoriasi e dall’area del corpo interessata
I diversi sintomi della psoriasi – come la desquamazione, il prurito e la difficoltà a camminare – hanno effetti molto diversi sul benessere psicologico.
La desquamazione porta a un deficit di felicità dell’11,7%.
Le difficoltà di deambulazione sono associate a una riduzione della felicità del 22% rispetto alla popolazione media, indipendentemente dal grado di severità della patologia.
In Italia i valori si abbassano:
- la desquamazione genera un deficit di felicità pari al 9,46%,
- la difficoltà a camminare è quella che compromette in misura maggiore il benessere generale provocando un deficit del 17,80%.
La psoriasi che interessa il cuoio capelluto è quella che genera meno deficit di felicità (-7,2%). Quella che interessa le zone genitali riduce il benessere del 12,9%.
La solitudine e le relazioni sociali delle persone con psoriasi
In media, il 33% di tutte le persone con psoriasi riferisce una sensazione di solitudine a prescindere da età, severità della patologia e stato socio-economico.
L’Italia è tra i Paesi dove le persone con psoriasi avvertono meno la solitudine: la porzione di pazienti che dichiara di sentirsi isolata è del 28%, contro il 48% nel Regno Unito, che è al primo posto. Le percentuali più basse di solitudine avvertita riguardano Portogallo (21%) e Germania (24%).
Il 38,43% delle persone con psoriasi in Italia sente di ricevere il giusto supporto dagli amici, un valore leggermente più basso della media che invece si attesta al 42,43%. Dati positivi in ambito familiare dove il 52,23% si sente compreso e supportato, con una punta del 63,16% per gli uomini (circa il 10% in più rispetto al valore globale di 53,52%) e un dato inferiore di circa il 4% rispetto alla media, per le donne (45,88%).
Riducendo la solitudine diminuisce l’infelicità
Le persone con psoriasi che riferiscono livelli minimi di felicità, compresi tra 0 e 4, potrebbero essere aiutate a uscire dalla loro condizione di infelicità riducendo il senso solitudine. Questo vale per il:
- 12,9% dei pazienti “infelici” in Europa Occidentale (Francia, Germania, Regno Unito e Irlanda),
- 18,60% in America Latina (Brasile, Colombia, Messico) e fino al 13,40% in America del Nord e Australia (USA, Canada e Australia).
- 7,50% in Europa Meridionale (Spagna, Portogallo, Italia, Grecia).
Mara Maccarone, presidente ADIPSO, spiega:
«La persona con psoriasi viene guardata con un certo distacco e questo induce i pazienti a isolarsi. Le ricadute sulla vita personale e affettiva sono pesanti e coinvolgono anche i familiari, il partner e gli amici».
Cause e conseguenze della solitudine dei pazienti con psoriasi
Antonella Demma aggiunge:
«Spesso la persona affetta da psoriasi si sente sola nella cronicità della sua malattia, si sente l’unica a sperimentare certe sensazioni fisiche e il disagio psicologico, che non possono essere condivisi con altre persone per la paura di non essere compresi. In questi casi la solitudine porta anche all’isolamento, che è uno dei fattori più rischiosi associati alla psoriasi. Dunque si dovrebbe lavorare in primis sull’aspetto identitario della persona e sul sentimento di stigmatizzazione ad essa associato. Spesso il paziente con psoriasi tende a fondersi e a confondersi con la sua malattia e a considerarsi soltanto malato».
«Dobbiamo aiutare la persona con psoriasi a ricordarsi chi è al di là della patologia, a non viverla come una colpa da espiare, che la rende diversa e che la porta ad isolarsi, ma come qualcosa da affrontare con l’aiuto degli altri. – sottolinea Antonella Demma. – In tal senso si deve lavorare sull’aspetto sociale e relazionale, aiutando il paziente a entrare in contatto con l’altro, a vivere le relazioni come una risorsa e una possibilità di confronto e di rispecchiamento. I gruppi di auto mutuo aiuto organizzati sul territorio attraverso l’associazionismo, ma anche i gruppi in rete sono veramente preziosi per il paziente. Questi strumenti, infatti, possono aiutarlo a uscire dall’isolamento, a entrare in contatto con persone che hanno lo stesso problema, a trovare le risorse per superare le difficoltà e ad aprirsi agli altri».
Il rapporto medico-paziente impatta sul deficit di felicità dei pazienti con psoriasi
I pazienti che non si sentono compresi totalmente dal proprio medico, circa il 48% del totale, sperimentano un deficit di felicità del 21%. Al contrario, il 52% si sente abbastanza compreso dal proprio medico curante, sperimenta gap del 3%.
L’Italia si inserisce in questa seconda categoria. Qui, infatti, il 51,88% che pensa che il proprio medico sia in grado di capire quanto la psoriasi incida sulla salute psicologica. Inoltre, il 64,96% (il 52,93% a livello globale) non ha fiducia nel fatto che il sistema sanitario abbia come obiettivo principale quello di migliorare la loro condizione di salute.
Circa il 63,20% dei pazienti italiani dichiara di riuscire a entrare subito in contatto con il proprio medico quando necessario, contro la media globale del 68,95%.
Il gap si espande per quanto riguarda il supporto finanziario da parte delle istituzioni. Infatti, soltanto il 28,35% degli italiani con psoriasi ritiene che sia adeguato, l’8% in meno rispetto ai valori globali.
«Il paziente con psoriasi ha un particolare bisogno di instaurare con il proprio medico un rapporto di fiducia e di confidenza. Oggi, per fortuna, la maggior parte dei medici che si occupa di psoriasi è molto preparata e sa gestire anche le problematiche di tipo psicologico. La maggioranza, però. Non tutti. Quindi, la prima cosa da fare quando si riceve la diagnosi di psoriasi è cercare un medico competente in grado di accompagnare anche psicologicamente il paziente in questo lungo cammino di cure e assistenza. Gli psoriasici italiani non devono diventare la Cenerentola dell’Europa. Bisogna offrire a tutti la possibilità di curarsi in maniera continuativa, e si deve lavorare insieme per far uscire dall’isolamento i pazienti. In questo, l’aiuto del medico è fondamentale» – aggiunge Mara Maccarone, presidente ADIPSO (Associazione per la Difesa degli Psoriasici).
Gestione del paziente con psoriasi
«Il medico, in virtù del suo ruolo, valuta per prima cosa la patologia: quanto è grave e come affrontarla al meglio e valutarla nel tempo. Probabilmente solo in un secondo momento lo specialista rivolge l’attenzione allo stato psicologico del paziente e allo stato emotivo con cui vive la sua malattia. Quindi la percezione dei pazienti in tal senso è giusta. Tuttavia bisogna aggiungere che sempre di più si comincia a porre attenzione a queste importanti problematiche, tant’è vero che dall’indagine si rileva come il rapporto dei pazienti italiani con il proprio medico sia decisamente migliore rispetto a quello dei pazienti di altri Paesi. Ciò significa che gli stessi medici stanno subendo una sorta di evoluzione nella mentalità, che li porta a valutare anche il peso dell’impatto psicologico della psoriasi sul paziente» – spiega Ornella De Pità, direttore Struttura Complessa di Patologia Clinica Ospedale Cristo Re, Roma.
«Nelle linee guida per i trattamenti e la gestione dei pazienti psoriasici, ormai si fa sempre riferimento al parametro di miglioramento della psoriasi in termini di sintomatologia ma anche a quanto il paziente riferisce in termini di miglioramento della qualità di vita. Il problema purtroppo sta nei tempi che il medico deve rispettare durante la visita. Un paziente psoriasico avrebbe bisogno di maggiori spazi. Un modo per andare incontro ai pazienti potrebbe essere quello di organizzare incontri dedicati, basati su un dialogo più aperto e rilassato, durante i quali il paziente ha il tempo e la tranquillità per porre domande, chiarire dubbi e timori, e il medico ha tempo di rispondere e spiegare» – aggiunge Ornella De Pità.
L’importanza di spiegare ai pazienti con psoriasi l’evoluzione delle terapie e l’importanza dell’aderenza terapeutica
«Il rapporto diventa costruttivo se il medico ha tempo da dedicare al paziente, se può spiegargli tutti gli aspetti che riguardano la malattia o che il paziente potrebbe dover affrontare, il tipo di farmaco prescritto, come fare la medicazione, quando farla, come agirà e in quanto tempo, quali effetti potrebbe avere. Il medico deve aiutare il paziente a non demonizzare la malattia, ma a percepirla come qualcosa che oggi si può curare. Deve inoltre incoraggiarlo a seguire i trattamenti. L’avvento, ormai quasi ventennale, dei farmaci biologici ha modificato la storia della malattia, consentendo non soltanto di studiarne meglio le manifestazioni e le patologie correlate, ma anche di trattare più tempestivamente e in maniera efficace le forme medio-gravi» – continua Ornella De Pità.
«Deve essere il medico a spiegare al paziente che le terapie sono molto migliorate, sono più maneggevoli e più efficaci che in passato, ma che è necessario un tempo adeguato perché si inizino a vedere i risultati del trattamento e, soprattutto, occorre una buona aderenza alla cura da parte dello stesso paziente. Oltre all’allungamento dei tempi di visita, un altro elemento importante per migliorare la relazione medico-paziente, potrebbero essere sedute fuori ambulatorio, in una sala adibita a conferenze, ad esempio, che consentano al paziente di parlare di se stesso, dei problemi che la malattia genera all’interno della famiglia, con gli amici o sul lavoro. È un modo per mettere da parte lo stress e le resistenze, che inevitabilmente insorgono durante una normale visita medica e guardare con un’ottica diversa la propria condizione di psoriasico, in una prospettiva diversa e più ottimistica» – Ornella Pità.
L’importanza della sensibilizzazione
Il 74,13% dei pazienti intervistati a livello globale, crede che non ci sia abbastanza consapevolezza pubblica rispetto alla psoriasi e alle sue conseguenze. Questo valore è direttamente collegato con i gap di felicità. Infatti, chi non crede che ci sia una buona consapevolezza da parte della società sperimenta un abbassamento della felicità di circa l’11,3%.
In Italia il valore è leggermente più basso: il 72,96% pensa che non ci sia sufficiente sensibilizzazione.
«Da sempre siamo impegnati nel far conoscere questa patologia, che spesso porta con sé stigma sociale, solitudine e problemi relazionali nella vita privata e professionale. Il nostro intento – afferma Paolo Pozzolini, Country Lead LEO Pharma Italia – è quello di scardinare la disinformazione e i falsi miti che, ad esempio, la vedono come contagiosa e impossibile da gestire. Per questo ci impegniamo a diffondere la corretta informazione validata dal mondo scientifico. Investiamo ogni anno in campagne rivolte all’opinione pubblica per far comprendere meglio la patologia, avvalendoci dei canali più innovativi e d’impatto e stringendo partnership con l’associazione pazienti e le società scientifiche dermatologiche».
«In questo modo vogliamo contribuire ad abbattere le barriere sociali. Intendiamo inoltre supportare chi soffre di psoriasi a trovare, insieme al dermatologo, la strada più funzionale per la sua specifica condizione. Infine, un obiettivo di queste iniziative è facilitare il dialogo tra dermatologi e pazienti in modo da supportare questa relazione, che è alla base di un buon piano di gestione della patologia. Visti i risultati di questo report, continueremo a garantire il nostro impegno su questi temi per fare in modo che chi convive con la psoriasi possa nei prossimi anni migliorare la propria qualità di vita». – aggiunge Paolo Pozzolini.
Medico di riferimento per i pazienti con psoriasi
In Italia le persone con psoriasi preferiscono rivolgersi al dermatologo nel 43,6% dei casi. Il valore globale dei pazienti che preferiscono rivolgersi a questo specialista è di 39,9%.
L’impegno di LEO Pharma nella psoriasi: non solo ricerca, ma anche informazione, supporto e dialogo per una migliore qualità di vita
Paolo Pozzolini, Country Lead LEO Pharma Italia, afferma:
«L’obiettivo di LEO Pharma è migliorare la qualità di vita di chi soffre di questa patologia. Da un punto di vista scientifico, in qualità di azienda altamente specializzata nel trattamento di questa patologia, riusciremo ad offrire entro il 2018 nuove soluzioni farmacologiche, sempre più innovative, per il trattamento di tutti i gradi di severità della psoriasi dalla lieve alla grave. Inoltre, crediamo che in un’ottica di cura personalizzata sia fondamentale offrire al paziente un piano olistico di gestione della patologia. Questa dovrà tenere conto dei bisogni specifici del singolo paziente e cercare di rispondere alle diverse esigenze, con un supporto che non sia soltanto farmacologico, ma più completo, con servizi per aumentare il benessere psicofisico e sociale della persona a 360°. È per questo che abbiamo investito in piattaforme online dedicate ai pazienti, come www.qualitycare.it, per fornire informazioni validate sulla patologia a tuttotondo.
«Inoltre – continua Paolo Pozzolini – pensiamo che supportare il lavoro del medico possa essere importante per migliorare la vita del paziente, e per questo abbiamo dato vita a un portale dedicato agli specialisti in dermatologia, Clouderma, per mettere a disposizione dei dermatologi materiale per favorire l’aggiornamento scientifico in questi ambiti e facilitare il rapporto con i pazienti psoriasici. La “felicità” di chi soffre di questa patologia sarà strettamente legata sia all’innovazione terapeutica sia al supporto che dermatologi, sistema sanitario e aziende riusciranno a fornire ai pazienti, con l’obiettivo di migliorare il loro vissuto nella quotidianità. Continueremo quindi, con ancora più tenacia e impegno, a lavorare per far sì che il gap di felicità presentato da questa indagine possa migliorare».
Articoli correlati
Psoriasi. Varianti cliniche e sintomatologia
Sondaggio sulla percezione della psoriasi
ClearSkin Lovers per sensibilizzare sulla psoriasi
Secukinumab è potenzialmente in grado di modificare la storia naturale della psoriasi
Approvato secukinumab per spondilite anchilosante e artrite psoriasica
Secukinumab si conferma efficace per tre anni sulla psoriasi
Apremilast approvato dalla CE per psoriasi e artrite psoriasica
Secukinumab vs ustekinumab per la psoriasi
Apremilast per artrite psoriasica rimborsabile in Italia
Apremilast per psoriasi e artrite psoriasica
Secukinumab nel lungo periodo per spondilite anchilosante e artrite psoriasica
Indagine italiana su psoriasi e artrite psoriasica
Secukinumab per spondilite anchilosante e artrite psoriasica approvato in Italia
Secukinumab approvato negli USA per spondilite anchilosante e artrite psoriasica
Secukinumab per spondilite anchilosante e artrite psoriasica
Studio di estensione su secukinumab per la psoriasi
Brodalumab per la psoriasi a placche
Adalimumab per psoriasi a placche cronica pediatrica
Ixekizumab per la psoriasi è disponibile in Italia
“Scucire” i pregiudizi che vestono la psoriasi
Mometasone furoato in crema a rapido assorbimento per dermatite atopica e psoriasi
Ustekinumab per l’artrite psoriasica attiva erogabile dal Ssn